甲状腺機能亢進症についての解説です。
前半にまとめを、後半に詳しい説明をのせています。
目次
甲状腺機能亢進症とは?
甲状腺機能亢進症(こうじょうせんきのうこうしんしょう)は、体が震える、不安感が強くなる、疲れやすいといった症状の原因となる病気です。
首にある甲状腺が必要以上に甲状腺ホルモンを作ることで起こります。甲状腺ホルモンは、体全体のエネルギーの使い方や貯め方を調整しています。
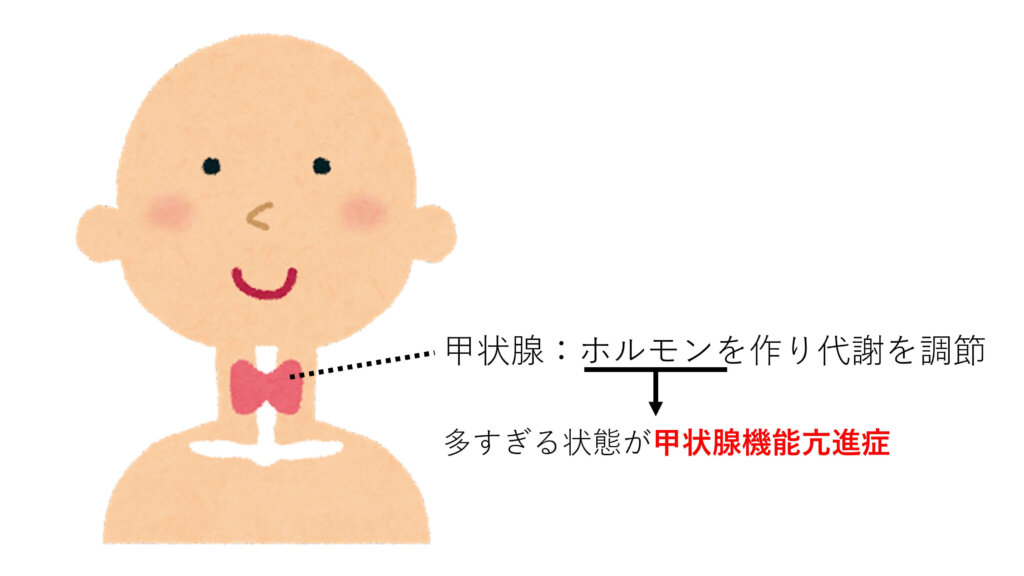
甲状腺機能亢進症の原因はいくつかありますが、バセドウ病が最多です。
疲れやすい、動悸、体重低下など症状は様々
甲状腺機能亢進症の中には症状のない人もいます。症状が出る場合は、以下のようなものがあります。

- 不安、イライラ、寝付けない
- 力が入らない(特に腕や太ももの力が弱くなり、重いものを持ち上げたり、階段を上ったりするのが難しくなることがあります
- ふるえ
- 汗をたくさんかく、暑い日に対応できない
- 心拍数が速い、またはばらつきがある
- 疲れやすい
- 普通に食べていても体重が減る
- 下痢
- 何度もくり返す筋肉痛やこむら返り
甲状腺機能亢進症は、"甲状腺腫 "と呼ばれる首の腫れの原因にもなります。バセドウ病が原因の場合は、目が飛び出る(バセドウ病眼症)ことがあります。
甲状腺機能亢進症を治療しないと、「心房細動」と呼ばれる不整脈が起こり、まれに心不全を起こすことがあります。
女性の場合、甲状腺機能亢進症によって毎月の生理が乱れることがあります。また、妊娠しにくくなることもあります。男性の場合は、甲状腺機能亢進症によって乳房が大きくなったり、性的問題が生じたりすることがあります。これらは甲状腺機能亢進症の改善と共に解決します。
血液検査で診断できます
簡単な血液検査で甲状腺機能亢進症の検査ができます。
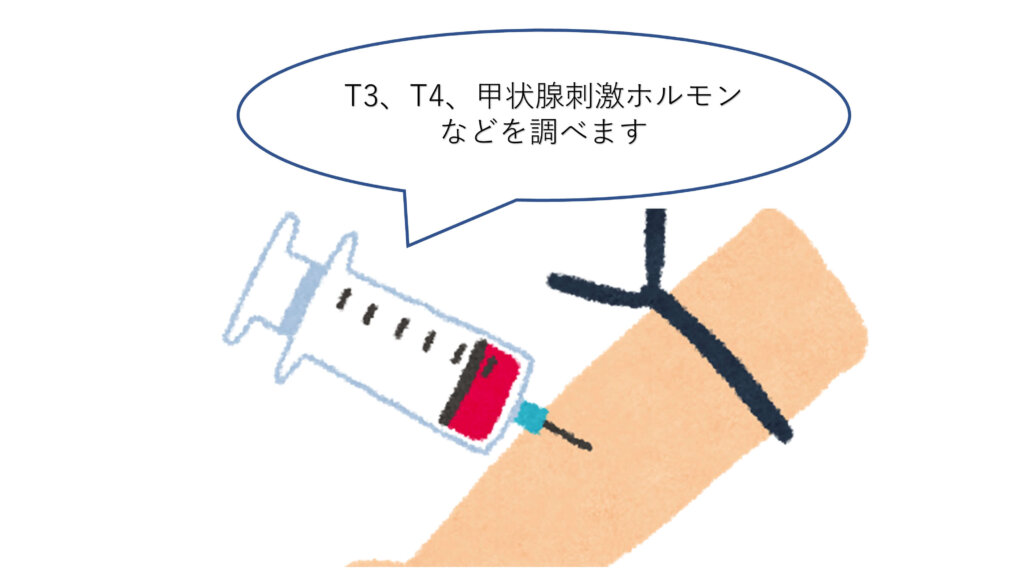
血液検査で甲状腺機能に異常がある場合、追加で検査を行います。
治療は内服薬が一般的
甲状腺機能亢進症は以下のような治療があります。最初は内服薬(飲み薬)で治療をすることが一般的です。放射性ヨウ素や手術は専門病院で行います。
内服薬
甲状腺機能亢進症の治療には2種類の薬が使われます。
抗甲状腺薬
甲状腺が作るホルモンの量を減らします。一般的な内科で行うことができる治療です。通常は効果が高く、副作用の頻度が低いメルカゾールを最初に使います。治療中は定期的に血液検査を受ける必要があります。

β遮断薬
甲状腺機能亢進症の症状を抑える薬です。β遮断薬は甲状腺機能が正常になるまで続けます。
放射性ヨウ素
カプセルまたは液体で服用します。赤ちゃんの甲状腺にダメージを与える可能性があるため、妊娠中の女性は使用できません。使用する放射線量は少ないため、将来の妊娠に問題が生じたり、先天性障害のリスクが高まることはありません。
放射性ヨウ素での治療は、バセドウ病の人、特にタバコを吸っている人のバセドウ病眼症を悪化させることがあります。
手術
甲状腺の一部または全部を取り除きます。合併症があるため、最初から手術を勧められる事はあまりありません。
放射性ヨウ素や手術の治療は、甲状腺ホルモンの量が足りなくなることが多いとされます。治療後に甲状腺ホルモンが足りなくなった場合、生涯にわたり甲状腺ホルモン剤を飲む必要があります。
妊娠中は専門病院へ
妊娠中には治療の変更や調整が必要なことが多いため、専門医への紹介を行います。どのような治療でも、妊娠中は甲状腺ホルモンを頻繁に測定する必要があります。妊娠中に甲状腺ホルモンの量が適正でないと、母体と赤ちゃんの両方に危険が及ぶ可能性があります。
後半は詳細な説明です。前半よりもかなり詳しい内容になります。
甲状腺機能亢進症の詳しい説明
甲状腺機能亢進症とは甲状腺が通常よりも活発に働いている状態
甲状腺機能亢進症とは、甲状腺が通常よりも活発に働いている状態です(亢進 = 活発に働くこと)。甲状腺が甲状腺ホルモンを必要以上に分泌すると、体の代謝が活発になり、さまざまな症状がでます。
甲状腺は代謝を調節するホルモン(T4, T3)を作る
甲状腺は首の真ん中にあり、蝶の形をしています。喉頭(声帯)の下、鎖骨の上に位置しています。甲状腺は、トリヨードサイロニン(T3)とチロキシン(T4)という2つのホルモンを産生し、体がエネルギーを使ったり蓄えたりする方法(代謝と呼ばれます)を調節しています。
甲状腺の働きは、脳のすぐ下にある下垂体によって制御されています。下垂体は甲状腺刺激ホルモン(TSH)を分泌し、甲状腺を刺激してT3とT4を分泌するよう促します。
原因はバセドウ病が最多
1. バセドウ病
バセドウ病は、甲状腺機能亢進症の原因として最多です。発症の原因は分からないことが多いですが、家系も関係するとされます。
バセドウ病では免疫系が甲状腺を刺激する抗体を作り、甲状腺ホルモンが必要以上に分泌されます。20歳から40歳の女性に多く見られますが、男女を問わず、どの年齢でも発生する可能性があります。甲状腺が大きくなることがあります(甲状腺腫といいます)。
目のトラブル(バセドウ病眼症または眼窩症と呼ばれます)が発生し、目が乾いたり、炎症を起こしたり、赤くなったりし、ひどい場合は物が二重に見えこともあります。また、目の奥や周りが腫れて目が飛び出したり、まぶたの筋肉が炎症を起こしてまぶたが開きすぎたりすることもあります。喫煙者では症状が悪化することがあるため、禁煙が重要です。バセドウ病眼症が最も重症になると、視神経に炎症が起こり、視力が低下することがあります。
2. 甲状腺結節(甲状腺の小さな成長やしこり)が
甲状腺結節が甲状腺ホルモンを過剰に分泌することがあります。この結節はホットノジュール、中毒性結節と呼ばれます。複数ある場合は中毒性結節性甲状腺腫と呼ばれます。
3.無痛性甲状腺炎と出産後甲状腺炎
甲状腺が一時的に炎症を起こし、血液中に甲状腺ホルモンを放出して甲状腺機能亢進症を引き起こす疾患です。
出産後甲状腺炎は、出産して数カ月後から発症します。甲状腺機能亢進症の症状は数ヶ月続き、その後、疲労感、筋肉痛、膨満感、体重増加などの甲状腺機能低下症の症状が数ヶ月続くことが多いとされます。
4. 亜急性甲状腺炎
亜急性甲状腺炎は、ウイルスが原因であると考えられています。甲状腺が大きくなり、痛みや圧迫感を感じます。甲状腺の細胞が炎症で壊れ、血液中に甲状腺ホルモンが漏れていきます。甲状腺機能亢進症はウイルス感染からの回復とともに同時に改善しますが、数ヶ月間症状が続くこともあります。
5. 甲状腺ホルモン剤の過量服用
甲状腺機能低下症のために服用しているホルモン剤の量が多すぎると、甲状腺機能亢進症を起こすことがあります。
症状は多様で診断が難しい
ほとんどの患者さんで、いずれかの症状が出ます。多様な症状が出るため、診断まで時間がかかることがあります。
・不安、イライラ、睡眠障害
・体のだるさ(特に腕や太ももがだるく、重いものを持ち上げたり、階段を上ったり、椅子から立ち上がることができない)
・震え(手の震え)
・普段よりも多く汗をかき、暑さに耐えられない
・脈が早い、強い、不規則
・疲れやすい
・食べているのに体重が減る
・下痢
女性では、生理(月経)不順や生理が全く来なくなる場合があります。不妊症の原因となることもあります。男性の場合は、乳房が大きくなったり、勃起障害などが起こることがあります。
診断は血液検査がメイン
甲状腺機能亢進症は、甲状腺ホルモン(T3、T4)と甲状腺刺激ホルモン(TSH)を血液検査で測定して診断します。
甲状腺機能亢進症の原因(バセドウ病、中毒性結節性甲状腺腫、甲状腺炎)を調べるために、追加の血液検査や甲状腺スキャンを行うことがあります。
治療は最初は内服薬、難渋するなら放射線治療や手術
甲状腺機能亢進症の治療には、内服薬、放射性ヨウ素、手術などがあります。
内服薬から治療を始めるのが一般的です。年齢や甲状腺機能亢進症の程度や原因、患者さんの希望などを考え、最適な治療法を決定します。放射性ヨードや手術は、通常専門病院で行います(関西圏では隈病院など)。
内服薬は抗甲状腺薬とβ遮断薬の2種類
主に抗甲状腺薬とβ遮断薬の2種類を使います。
抗甲状腺剤はメルカゾールを最初に使うことが多い
メルカゾールやプロピルチオウラシルなどの抗甲状腺剤は、甲状腺ホルモンの作る量を減らします。どちらも非常に効果的ですが、プロピルチオウラシルは副作用のリスクが高いため、メルカゾールを最初に使うのが一般的です。
妊娠中の甲状腺機能亢進症の治療は専門的な知識が必要であり、通常は専門医が治療します。
内服薬を1~2年間続けると、約30%程度の人で薬を飲まなくても問題ない程にバセドウ病が改善することがあります(寛解と言います)。ただ、改善しても数年後に再発する場合があるため、半年~1年に1回は継続して甲状腺機能検査を受ける必要があります。
抗甲状腺薬には、発疹、じんましん、関節の痛み、発熱、胃の不調などの副作用があります。また、無顆粒球症(外からの病原体と闘う白血球が減り、感染症への抵抗力がなくなる状態)と呼ばれる重い合併症が400人に1人の割合で起こることがあります。メルカゾールとプロピルチオウラシルはどちらも肝障害を起こすことがありますが、プロピルチオウラシルはより重症になりやすいとされます。発熱、のどの痛み、発疹、皮膚や目が黄色くなる、血痰、血尿がある場合は、すぐに診察を受ける必要があります。症状がなくても特に最初の2か月間は副作用が出やすいため、2週間に1回の血液検査が必要になります。
抗甲状腺薬を始めてから、メルカゾールでは平均して1-2か月ほど、プロピルチオウラシルでは5か月ほどで甲状腺機能が正常になります。正常になった後は、4週ごとに甲状腺機能を確認して、飲み薬の量を調整します。薬の量を減らすのが早すぎたり、途中でやめてしまったりすると、甲状腺機能亢進症は再び悪くなってしまいます。
1~2年たっても改善が見られない場合は、抗甲状腺役の内服を長期間続ける、放射性ヨウ素剤、手術といった選択肢があります。
β遮断薬は甲状腺機能亢進症の症状を改善する
β遮断薬は甲状腺ホルモンの量は減らしませんが、甲状腺機能亢進症の症状(心拍数の上昇、ふるえ、不安、暑さに弱くなるなど)を改善します。甲状腺機能亢進症が抗甲状腺薬、手術、放射性ヨウ素で改善した後は、β遮断薬を中止します。
放射性ヨウ素で根治できるが、甲状腺機能低下症になりやすい
アブレーションと呼ばれる放射性ヨウ素で甲状腺の組織を破壊し、甲状腺機能亢進症を根治する方法です。使用する放射線の量は少なく、がんや不妊症、先天性障害を引き起こすことはありません。
放射性ヨウ素は液体またはカプセルで服用し、甲状腺組織の大部分を破壊する治療です。治療効果が出るまでには、約6週間から18週間かかります。甲状腺機能亢進症の症状が重い方、高齢者、心臓病がある方は、まず抗甲状腺薬を服用します(症状を抑えるため)。放射性ヨウ素を服用した人は甲状腺機能低下症になることが多く、甲状腺ホルモンの内服が生涯必要となる場合があります。
放射性ヨウ素の治療後も症状が再発し、追加で治療が必要になることがあります。放射性ヨウ素治療を受けた人の約14%が、2回目の治療が必要になります。2回目の治療が必要な方の多くに、重度の甲状腺機能亢進症や非常に大きな甲状腺腫が見られます。
放射性ヨウ素治療では、手術に比べて眼病が悪化しやすいとされます。放射性ヨウ素治療後は、低線量の放射線を放出する可能性があります。治療後5〜7日間は、小さい子供や妊娠中の女性と接触を避ける必要があります。
手術でも根治できるがリスクを伴う
手術では甲状腺機能亢進症を根治できます。しかし、反回神経(声帯につながる神経)や副甲状腺(体のカルシウムバランスを調整する臓器)の損傷といった合併症があり、最初の選択肢となることは多くありません。
次のような場合には手術が勧められています。
- 甲状腺腫が大きく、気管を塞いでいる
- 抗甲状腺薬が効かず、放射性ヨウ素剤を使用したくない場合
- 甲状腺に癌を疑う結節がある
- 活動性のバセドウ病眼症がある場合
手術後は定期的に甲状腺ホルモンを測定し、甲状腺機能低下症や甲状腺機能亢進症の兆候がないか経過をみます。手術後はほぼ全例で甲状腺機能低下症になり、甲状腺ホルモンの内服が生涯必要となります。
妊娠を希望している場合や妊娠中は専門医と相談を
抗甲状腺薬を服用している女性で妊娠を希望する場合、専門医への相談が必要です。甲状腺機能亢進症を十分に治療しないと、母体と赤ちゃんともに危険が及ぶことがあります。妊娠中の頻繁な検査と薬の調整によって、甲状腺機能亢進症や治療に伴う危険を小さくすることができます。
妊娠中または授乳中の女性は、放射性ヨウ素による治療を受けられません。妊娠前に放射性ヨード治療や手術を受けた場合、通常は抗甲状腺薬の服用は必要ありません。放射性ヨード治療を受けた女性は、妊娠する前に少なくとも6ヶ月間待つ必要があります(赤ちゃんの甲状腺に影響が出る可能性があるため)。
参考文献
バセドウ病治療ガイドライン 2019
N Engl J Med 1994; 330:1731.
N Engl J Med 2005; 352:905.
JAMA 1995; 273:808.
投稿者プロフィール
- あかし内科クリニック(大阪府柏原市)の副院長です。総合内科専門医、家庭医療専門医・指導医、救急科専門医、医学博士。診療所から大病院まで、色々な医療機関で研鑽してきました(現在も継続中)。「最初に何でも相談できる医者」を理想とし、日々診療しています。
最新の投稿
- 2026年4月10日ブログめまいが心配|原因・受診先・緊急サインの見分け方
- 2026年3月21日ブログ手足のしびれをわかりやすく解説|原因と受診の目安
- 2026年1月6日お知らせ全南病院閉院に伴う診療引き継ぎのご案内(木曜午前:稲垣医師)
- 2025年10月31日お知らせ禁煙外来: バレニクリン(チャンピックス)の処方再開